Tắc tá tràng là nguyên nhân thường gặp của tắc ruột sơ sinh, gặp ở bé trai nhiều hơn bé gái. Thường kèm theo những dị dạng khác nên bệnh sinh của tắc tá tràng thường xảy ra do sai sót trong quá trình tái lập đường tiêu hóa, cũng như sự phát triển của tụy trong những tuần dầu tiên của thai kỳ.
Tắc tá tràng có nguyên nhân từ bên trong hoặc bên ngoài:
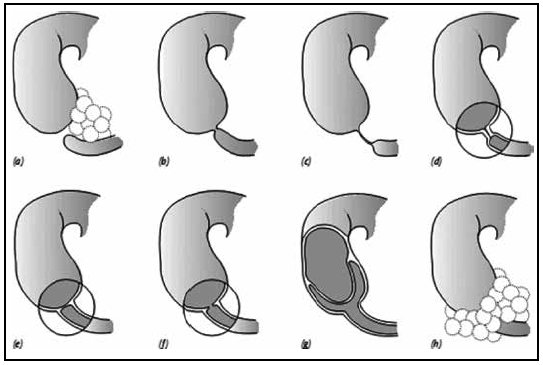
a. Thể gián đoạn: b. Hai túi cùng sát nhau; c. Thể dây sơ; d. Teo tá tràng; e. Thể màng ngăn
f. Thể màng ngăn có lỗ thông; g. Màng ngăn sa xuống kiểu “ vớ gió”; h. Tụy nhẫn
II. CHẨN ĐOÁN
1. Công việc chẩn đoán
a. Hỏi bệnh
● Tiền căn mẹ đa ối.
● Nôn ói và không hấp thu trong ngày đầu sau sanh. Có thể ói dịch mật hay không tùy vị trí tắc trên hay dưới bóng Vater.
● Có đi tiêu phân su hay không.
b. Khám lâm sàng
● Vàng da.
● Dấu hiệu mất nước.
● Bụng xẹp, sonde dạ dày ra dịch vàng hoặc xanh.
● Sonde trực tràng không ra phân su, có thể có ít phân su trong tắc không hoàn toàn.
● Tìm những dị tật phối hợp thường gặp như hội chứng Down, dị tật tim, dị dạng hậu môn trực tràng, teo thực quản…
c. Xét nghiệm
● Siêu âm bụng thấy hình ảnh bóng đôi, dịch có qua được chỗ tắc trong thể màng ngăn có lỗ thông.
● X-quang bụng không sửa soạn có hình ảnh bóng đôi điển hình. Hoặc hình ảnh bóng đôi kèm theo ít hơi trong hỗng tràng trong tắc do màng ngăn có
lỗ thông.
● X-quang dạ dày cảm quang: khi siêu âm và X-quang bụng không sửa soạn chưa rõ.
● CTM, đông máu toàn bộ.
● Điện giải đồ, đường huyết.
2. Chẩn đoán xác định
● Lâm sàng: nôn ói, chậm hấp thu, bụng xẹp, không tiêu phân su
● X-quang bụng và siêu âm có hình ảnh bóng đôi
III. ĐIỀU TRỊ
1. Hồi sức trước mổ
a. Đánh giá tình trạng bệnh nhân
● Tuổi thai.
● Cân nặng.
● Dấu hiệu sinh tồn.
● Rối loạn nước điện giải.
● Nhiễm trùng kèm theo viêm phổi, nhiễm trùng huyết.
● Dị tật phối hợp.
b. Hồi sức trước mổ
● Nằm đầu cao, giữ ấm.
● Nhịn ăn, dẫn lưu dạ dày.
● Kháng sinh Cephalosporin thế hệ 3.
● Truyền dịch, điều trị mất nước, điều chỉnh rối loạn điện giải, toan kiềm…
2. Phẫu thuật
a. Thời điểm phẫu thuật: không phải là cấp cứu khẩn nên phẫu thuật khi bồi hoàn và điều chỉnh tình trạng rối loạn nước điện giải đầy đủ, kiểm soát tình trạng
nhiễm trùng.
b. Mục đích phẫu thuật là thiết lập sự lưu thông đường tiêu hóa
c. Phẫu thuật
● Có thể phẫu thuật mổ hở hoặc nội soi ổ bụng. Phẫu thuật nội soi khi không kèm theo dị tật phối hợp và cân nặng trên 2,5 kg.
● Hiện nay phương pháp thường được sử dụng là nối tá – tá tràng bên bên hoặc nối theo Kimura (xẻ ngang túi cùng trên và xẻ dọc túi cùng dưới).
● Trong trường hợp nghi có màng ngăn có thể xử lý bằng cách xén màng ngăn hoặc nối tá-tá tràng như bình thường.
3. Hồi sức sau mổ
a. Xử trí ban đầu
● Nằm đầu cao, giữ ấm.
● Hỗ trợ hô hấp, chống sốc nếu có.
● Tiếp tục kháng sinh.
● Nhịn dẫn lưu dạ dày.
● Truyền dịch, điều chỉnh điện giải, kiềm toan.
b. Xử trí về sau
● Dinh dưỡng tĩnh mạch hoàn toàn trong 5 – 7 ngày.
● Tiếp tục duy trì kháng sinh.
● Điều trị các biến chứng viêm phổi, viêm phúc mạc, tắc ruột…
IV. THEO DÕI
Theo dõi những triệu chứng nôn ói, tình trạng bụng, đi tiêu sau 1 tháng, 3 tháng,
6 tháng, 1 năm.