HỘI CHỨNG ĐỘNG MẠCH MẠC TREO TRÀNG TRÊN
Hội chứng động mạch mạc treo tràng trên – superior mesenteric artery syndrome (SMA) là bệnh lý do bất thường vị trí hệ thống mạch máu ổ bụng. Bệnh đặc trưng bởi sự chèn ép đoạn thứ ba của tá tràng, giữa động mạch chủ bụng và động mạch mạc treo tràng trên đe dọa tính mạng bệnh nhân
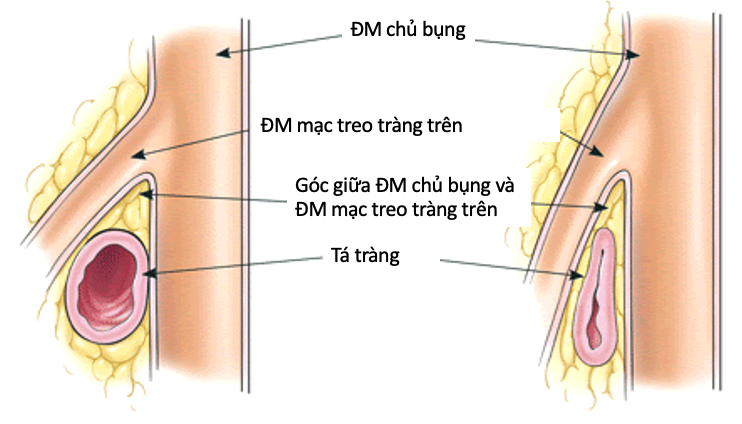
1.Bất thường vị trí động mạch gây hội chứng SMA
Hội chứng động mạch mạc treo tràng trên, còn gọi là hội chứng Wilkie, hội chứng rễ mạc treo ruột, tắc ruột tá tràng mạn tính và tắc mạch mạc treo gián đoạn. Do bất thường về vị trí mạch máu ổ bụng, gây tắc nghẽn toàn bộ hoặc một phần tá tràng cấp tính, mạn tính, hay không liên tục.
Bình thường động mạch mạc treo tràng trên tạo thành một góc khoảng 45 độ (từ 38 – 56 độ) với động mạch chủ bụng và phần thứ ba của tá tràng đi qua gốc của động mạch mạc treo tràng trên, chạy giữa động mạch mạc treo tràng trên và động mạch chủ. Bởi vậy, bất kỳ yếu tố nào thu hẹp góc giữa động mạch mạc treo tràng trên và động mạch chủ khoảng 6 – 25 độ thì có thể tạo ra một cái bẫy kẹp và nén đoạn thứ ba của tá tràng, dẫn đến hội chứng động mạch mạc treo tràng trên.
Ngoài ra, khoảng cách giữa động mạch mạc treo tràng trên và động mạch chủ trong hội chứng động mạch mạc treo tràng trên giảm xuống còn 2 – 8mm so với bình thường là 10 – 20mm. Mô mỡ sau phúc mạc và các mô bạch huyết có tác dụng như là một mô đệm cho tá tràng, bảo vệ nó khỏi sự đè nén bởi SMA. Vì vậy, hội chứng SMA xảy ra khi có một số điều kiện như: lớp mô đệm mỏng hay góc mạc treo ruột hẹp. Hội chứng SMA có hai loại: bẩm sinh mạn tính hay cấp tính/cảm ứng kích thích.
2. Nguyên nhân gây hội chứng mạch mạc treo tràng trên
Động mạch mạc treo tràng trên thường tạo thành một góc khoảng 45 độ (từ 38-56 độ) với động mạch chủ bụng, và phần thứ ba của tá tràng đi qua gốc của động mạch mạc treo tràng trên, chạy giữa động mạch mạc treo tràng trên và động mạch chủ.
Bất kỳ yếu tố làm thu hẹp góc giữa động mạch mạc treo tràng trên và động mạch chủ khoảng 6-25 độ thì có thể tạo ra một cái bẫy kẹp và nén đoạn thứ ba của tá tràng, dẫn đến hội chứng động mạch mạc treo tràng trên.
Ngoài ra, khoảng cách giữa động mạch mạc treo tràng trên và động mạch chủ trong hội chứng động mạch mạc treo tràng trên giảm xuống còn 2-8 mm (bình thường là 10-20 mm).

Hội chứng động mạch mạc treo tràng trên
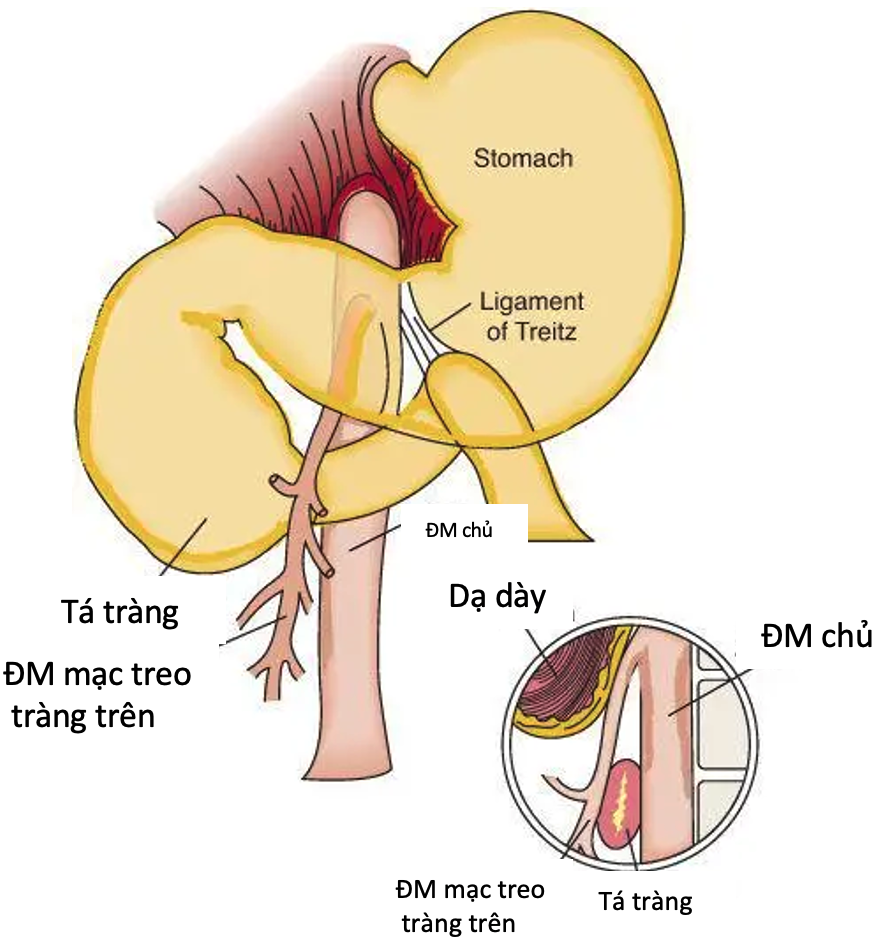
Tá tràng bị đè nén do góc giữa động mạch chủ bụng và động mạch mạc treo tràng trên giảm
Mô mỡ sau phúc mạc và các mô bạch huyết bình thường có tác dụng như là một mô đệm cho tá tràng, bảo vệ nó khỏi sự đè nén bởi SMA. Do đó hội chứng SMA được gây ra bởi một số điều kiện như: lớp mô đệm mỏng hay góc mạc treo ruột hẹp. Hội chứng SMA có hai loại: bẩm sinh/ mạn tính hoặc cấp tính/ cảm ứng kích thích.
Bệnh nhân thuộc nhóm mạn tính/ bẩm sinh, hội chứng SMA chủ yếu là có vấn đề về bụng trong một khoảng thời gian dài hoặc thậm chí suốt đời với nhiều đợt làm cho bệnh trầm trọng hơn nhưng không liên tục tùy thuộc vào mức độ bị đè nén của tá tràng.
Các yếu tố nguy cơ bao gồm các đặc điểm giải phẫu như: thể trạng người gầy, cao lêu nghêu, dây chằng Treitz (dây chằng treo góc tá- hỗng tràng) cao bất thường, hoặc bất thường của quá trình xoay ruột xung quanh trục là mạc treo ruột non.
Những điều sau đây dễ dàng làm trầm trọng thêm hội chứng: vận động của đường tiêu hóa kém, khối u sau phúc mạc, chán ăn, kém hấp thu, suy kiệt, tật xương sống cong ra trước đốt sống thắt lưng phì đại, thoát vị, lỏng lẻo thành bụng, dính màng bụng, bụng chấn thương, sụt cân, đói, và các tình trạng như ung thư và bỏng.
Bệnh nhân thuộc nhóm cấp tính của hội chứng SMA tiến triển nhanh chóng sau sự cố chấn thương bắt buộc mở rộng mạch mạc treo ruột non ngang qua tá tràng, vì thế gây nên tắc nghẽn. Nguyên nhân bao gồm nằm nghỉ ngơi kéo dài, chấn thương cột sống, vẹo cột sống, phẫu thuật vẹo cột sống, hoặc cắt bỏ thận trái.
3. Chẩn đoán hội chứng động mạch mạc treo tràng trên
Chẩn đoán hội chứng này rất khó khăn và thường chẩn đoán được sau khi đã loại trừ hết những khả năng có thể khác. Do đó, hội chứng SMA được xác định sau khi chỉ sau khi thực hiện các kiểm tra toàn diện đường tiêu hóa trên nội soi, nội soi đại tràng, và đánh giá tình trạng kém hấp thu, loét và viêm ruột với một khả năng chẩn đoán cao hơn. Chẩn đoán có thể dựa vào X-quang.
Các xét nghiệm chẩn đoán khác bao gồm chụp cắt lớp ổ bụng và vùng chậu (CT). Sau khi chẩn đoán được thực hiện, nghiên cứu hình ảnh mạch máu như siêu âm và chụp động mạch tương phản có thể được dùng để biết tốc độ dòng máu chảy qua SMA, biểu hiện nguy cơ đột quỵ, gây tử vong.
Kể từ khi phát hiện người phụ nữ trong độ tuổi từ 10 và 30 chịu ảnh hưởng nhiều nhất, các bác sĩ thường đưa ra những giả định ban đầu và không chính xác rằng sự tiều tụy là do bệnh nhân thay vì một hệ quả của hội chứng SMA ở dạng mãn tính.
Bệnh nhân ở giai đoạn đầu của hội chứng SMA mãn tính thường không biết rằng họ bị bệnh cho đến khi sức khỏe của họ bị tổn hại đáng kể. Khi đó, họ có thể cố gắng để thích nghi với tình trạng hiện tại bằng cách giảm dần lượng thức ăn hoặc tự nhiên muốn chuyển sang một chế độ ăn nhẹ và dễ tiêu hóa hơn. Phác đồ điều trị rối loạn ăn uống mà bắt buộc ăn uống trở lại được ghi nhận là có kết quả kém trên các bệnh nhân bị hội chứng SMA, góp phần làm tăng tỷ lệ tử vong cao của bệnh lý này.
4. Dịch tễ
Theo số liệu thống kê được ở Hoa Kỳ thì:
Tỷ lệ chính xác mắc hội chứng này thì không rõ. Theo tài liệu báo cáo được có khoảng 0.013-0.78% trường hợp nghiên cứu ống tiêu hoá dùng cản quang là chẩn đoán được hội chứng động mạch mạc treo tràng trên.
Chủng tộc: Không có sự khác biệt chủng tộc đã được xác định.
Giới tính: Nữ giới bị ảnh hưởng nhiều hơn bởi hội chứng động mạch mạc treo tràng trên. Trong một loạt 75 bệnh nhân với hội chứng động mạch mạc treo tràng trên, 2/3 trường hợp liên quan đến phụ nữ, với độ tuổi trung bình của 41 tuổi, 1/3 trường hợp còn lại liên quan đến nam giới, với độ tuổi trung bình 38 tuổi.
Tuổi: Hội chứng động mạch mạc treo tràng trên thường xảy ra ở trẻ lớn và thanh thiếu niên. Trong một báo cáo, 75% các trường hợp xảy ra ở bệnh nhân tuổi từ 10-30 năm.
5. Tỷ lệ tử vong
Hội chứng SMA được ước tính có tỷ lệ tử vong khoảng 1/3. Sự chậm trễ trong chẩn đoán hội chứng SMA có thể dẫn đến suy dinh dưỡng cấp gây tử vong, mất nước, thiểu niệu, bất thường điện giải, hạ kali máu, vỡ dạ dày cấp tính hoặc thủng ruột (do thiếu máu mạc treo tràng trên kéo dài), dãn dạ dày, xuất huyết tiêu hoá tự phát đường tiêu hóa trên, sốc giảm lưu lượng máu, viêm phổi sặc, hoặc trụy tim mạch đột ngột (do tăng tốc độ của dòng máu chảy trong SMA bởi góc mạc treo giảm).
6. Triệu chứng
Các triệu chứng bao gồm cảm giác no sớm, buồn nôn, nôn mửa, đau như dao đâm ngay sau khi ăn(do tá tràng bị đè nén và và tá tràng phải tăng nhu động để đền bù), chướng bụng hay bụng biến dạng, ợ hơi, đau bụng, và đi kèm với suy dinh dưỡng nặng. Điều này cứ diễn ra lần lượt như thế, tạo thành một vòng luẩn quẩn. Chán ăn là một tình trạng phổ biến ở các bệnh nhân bị hội chứng SMA mạn tính. Các triệu chứng một phần thuyên giảm khi trong tư thế nằm nghiêng bên trái. Vận động Hayes làm nâng cao gốc của SMA, cũng làm giảm nhẹ co thắt. Các triệu chứng này thường trầm trọng hơn khi nghiêng bên phải hoặc nằm ngửa.
Tóm lại, các dấu hiệu và triệu chứng được đề cập đến của hội chứng động mạch mạc treo tràng trên bao gồm:
- No sớm
- Đau bụng
- Buồn nôn
- Ói mửa
- Không tăng cân
- Thể trạng gầy gò
- Gù vẹo cột sống
- Ưỡn cột sống
- Sụt cân
- Giảm chất béo trong cơ thể
- Hạch bạch huyết phì đại
- U sau phúc mạc
7. Điều trị
Các trường hợp cấp thường được điều trị bảo tồn, trong khi các trường hợp mạn tính đòi hỏi phải can thiệp phẫu thuật. Trong trường hợp cấp tính hay bệnh nhẹ, điều trị bảo tồn nên được ưu tiên hàng đầu như thay đổi hoàn toàn hoặc loại bỏ các yếu tố gây lắng đọng, ngưng kết với các dinh dưỡng; thay thế chất lỏng và chất điện giải bằng ống cho ăn qua hỗng tràng, đặt nội khí quản thông mũi dạ dày, ống thông (peripherally inserted central catheter-PICC line) để kiểm soát lượng dinh dưỡng ngoài đường tiêu hoá (Total parenteral nutrition-TPN). Tác nhân tăng sự vận động của ruột như thuốc nhuận trường cũng có thể có ích. Các triệu chứng thường cải thiện sau khi khôi phục lại trọng lượng, trừ trường hợp lớp mỡ được khôi phục không tích tụ trong góc mạc treo.Nếu điều trị bảo tồn thất bại, hoặc đối với trường hợp nghiêm trọng hoặc mạn tính, can thiệp phẫu thuật là cần thiết. Các phương pháp thường dùng nhất cho hội chứng SMA là mở thông tá-hỗng tràng, lần đầu tiên được đề xuất vào năm 1907 bởi Bloodgood. Thực hiện phẫu thuật mở thông tá-hỗng tràng tạo ra một đoạn nối giữa tá tràng và hỗng tràng, bỏ qua đoạn bị nén gây ra bởi động mạch chủ bụng và động mạch mạc treo tràng trên. Ít phổ biến hơn là phương pháp điều trị phẫu thuật cho hội chứng SMA bao gồm Roux-en-Y mở thông tá-hỗng tràng, nối vị-tràng. Việc tiêu đi cơ treo tá tràng rất có lợi mà không liên quan đến việc nối ruột.
Khoa phẫu thuật nhi bệnh viện Xanh Pôn Hà Nội